2017年,国务院办公厅印发的55号文《关于进一步深化基本医疗保险支付方式改革的指导意见》,要求持续推进医保支付制度改革,标志着医保支付方式改革成为医改落地的重要抓手,而且上升为国家战略。2019年,国家医保局与财政部、国家卫生健康委员会等成立了“DRG付费国家试点工作组”并发布试点城市名单,通过试点模拟不断修正、完善DRG分组标准。2020年10月19日,国家医保局印发《国家医疗保障局办公室关于印发区域点数法总额预算和按病种分值付费试点工作方案的通知》;2021年11月19日,国家医保局印发《DRG/DIP支付方式改革三年行动计划的通知》(医保发〔2021〕48号)。根据通知文件,要求到2025年底,DRG/DIP支付方式改革覆盖所有符合条件的开展住院服务的医疗机构,基本实现病种和医保基金的全覆盖。

- DIP支付结算的特点
很多专家学者对于DRG和DIP已经进行了大量的研究和比较,从各地实际结算来看,各有利弊。DRG与DIP模式在分组、定价、支付方面存在差异,但也有相同之处。DRG与DIP模式的改革试点目标均为实现医、保、患三方共赢;适用范围大致相同,比较适用于住院费用结算,且均为支付端改革;在技术实施层面,两模式的实施条件较为相似,均需统一、规范病例的基础代码,保证各病例之间标准一致、相互可比;两模式对病种权重的测算原理也相同,都是基于近三年的数据,计算各病种的相对费用水平;两模式也均需建立配套的监管、考核体系,对医疗机构的实施情况进行奖惩。(引用自李乐乐《我国医保支付方式改革的治理路径分析—基于DRG与DIP的机制比较》)。
DIP能够被各地医保局广泛接受的一个重要原因是对信息系统的要求相对DRG更低更容易实现,分组尊重客观的历史数据,而历史数据客观反映出编码水平较差,所以很多组的逻辑和分值存在问题。ICD-10编码库的扩展码采用历史数据,不是自上而下地依据分类轴心去扩展编码,而是哪些扩展码用得比较多就加进去。
DIP的另一个问题是无法体现患者的个体特征,当前绝大多数地区的DIP分组仅依赖主要诊断,而不考虑其他诊断和患者个体特征,无法区分患者疾病的严重程度,如果引入患者的个体特征,分组数量会呈现几何级数的增长,这对医疗管理、数据分析都会带来严峻的挑战。但是根据各地已经发布病种数量来看,DIP支付方式下病种数量基本是在4000-8000组左右,大的省会城市由于疾病种类较多病种数量超过10000组,由此带来的现实问题就是管理难度加大。如果根据重要性原则,只对其中20%或者部分数量多(或分值权重高)的病组进行管理,势必会影响疾病覆盖度和专科专病发展的全面系统评价。因此,我们根据国家技术规范对广州地区2021年下发的核心病种进行了病种聚合。
- 病种聚合的原理与方法
- 国家技术规范的基本原理
《国家医疗保障按病种分值付费(DIP)技术规范》明确提出了DIP病种目录分级管理的基本要求和指导性意见。因为医院运营管理、医保支付管理及政府行业治理,对病种管理的颗粒度要求不同,DIP病种目录分级管理的体系设计有其必然的实际需求和应用场景。DIP三级目录是基于大数据对同一诊断不同治疗方式共性特征的聚类组合,其组内病例资源消耗差异度小,可用于拟合DIP病种的成本基线,确定医保支付标准,从微观的角度支撑疾病的按病种分值付费的规范。二级目录是对三级目录的聚合,是对相同诊断、不同治疗方法的组合和收敛,其目的是保证同一诊断下的治疗可比性、资源消耗的差异等。一级目录则是基于诊断学对疾病分类的解读,与疾病诊断分类及代码ICD-10的类目相吻合,是对二级目录相同诊断不同治疗方法的聚合,可用于宏观层面的医保基金预算管理、区域医疗资源的总体调控等。另外,基于解剖学和病因学对DIP病种目录建立疾病分类主索引,可提升对一级、二级、三级目录的管理效率,可用于更宏观层面的医保管理政策调整、医疗资源区域规划等。
另一方面,关于三级目录的核心病种和综合病种的划定,技术规范给出了确切的方法,即通过出院病例的“疾病诊断”与“治疗方式”的客观匹配,形成庞大的疾病组群,然后基于病组病例数量的“维度”形成核心病种与综合病种,而其中的综合病种就是对病例数小于临界值的病种组合的聚合。并且不同于核心病种,综合病种是通过“疾病诊断”与“治疗方式”的属性来确立分组的,即保守治疗组、诊断性操作组、治疗性操作组与相关手术组4个大类。由此可见,综合病种的聚合方法与三级目录向二级目录聚合的方向是一致的,可为其提供技术层面的指导和借鉴。
- DIP聚合的基本方法与技术框架
在DIP国家技术规范与病种目录库中,三级目录中的核心病种是基于疾病主诊断的亚目(ICD编码前四位)与具体的治疗方式进行病例聚合所得,而综合病种是基于疾病主诊断类目(ICD编码前三位)与治疗方式的属性进行聚合所得。因此,为了确保三级目录的核心病种与综合病种都能够聚合到二级目录,我们在对三级目录进行聚合时,按照单病种费用的思路进行病种聚合,反应同一诊断下不同治疗方式的资源消耗情况。可以避免医院过度诊疗造成资源浪费,引导医院以适宜技术、合理成本满足患者的诊疗需求,同时也可以依据费用路径工具对医疗机构的诊疗行为进行始终监控。采用疾病主诊断的类目与不同治疗方式的属性进行聚合,从而形成二级目录的四个大类,即,保守治疗组、诊断性操作组、治疗性操作组、相关手术组。一级目录,我们采用对二级目录的疾病种类进行聚合,即相同主诊断类目的病种聚合到同一个一级目录的类别中。
另外,同时考虑到医院运营管理的需要、学科建设的需要等,对二级目录的组别,比如相关手术组,基于治疗方式的技术难度、资源消耗的水平等因素再进行细分,从而得到相关手术组的低资源消耗组、一般资源消耗组、高资源消耗组等,类似于CHS-DRG技术规范中从ADRG组到DRG组的细分。由此,我们得到二级目录的完整组合方式:即1)由疾病主诊断类目与治疗方式属性生成二级目录的组别(资源消耗不尽相同,类似于ADRG组);2)然后通过治疗方式的技术难度与资源消耗的程度对组别再进行细分(临床过程相近、资源消耗相当,类似于DRG组)。从而,我们可以构建完备的从疾病分类主索引到DIP病种三级目录的层次化架构如下:

例如,针对广州2021年度DIP病种目录库,对于“C34-支气管和肺恶性肿瘤”这个疾病种类,我们对其DIP核心病种进行分层聚合得到如下结果:
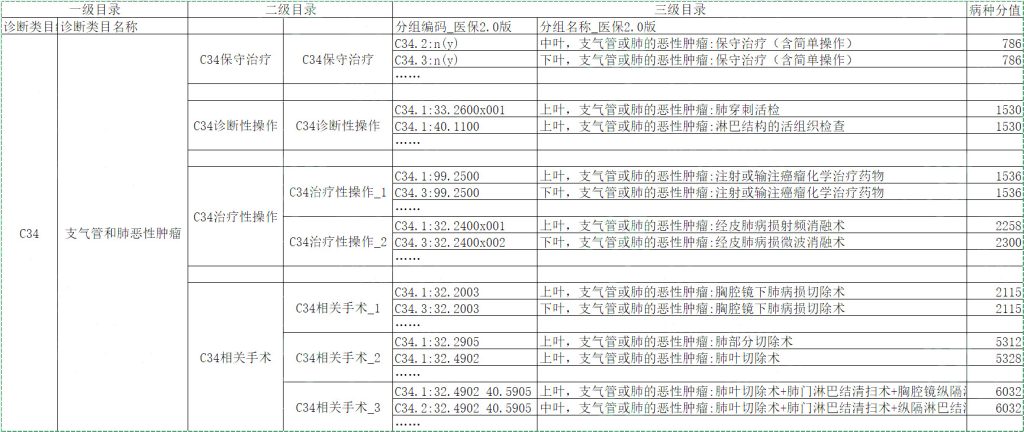
- 病种聚合的应用
- 三级目录向二级目录的聚合。
广州地区2021年度下发的三级目录库中的核心病种(12966个),按照上述的聚合方式进行聚类,共得到二级目录1986个组别,一级目录919个类别。例如,对于主诊断为“C34-支气管和肺恶性肿瘤”这个类别的核心病种,基于对治疗方式的属性聚合,我们共得到四个二级目录的组别,即C34保守治疗组、C34诊断性操作组、C34治疗性操作组、C34相关手术组。根据广州某家医院的数据进行脱敏处理后,具体如表1列示:
表1:支气管和肺恶性肿瘤不同治疗方式的结算情况
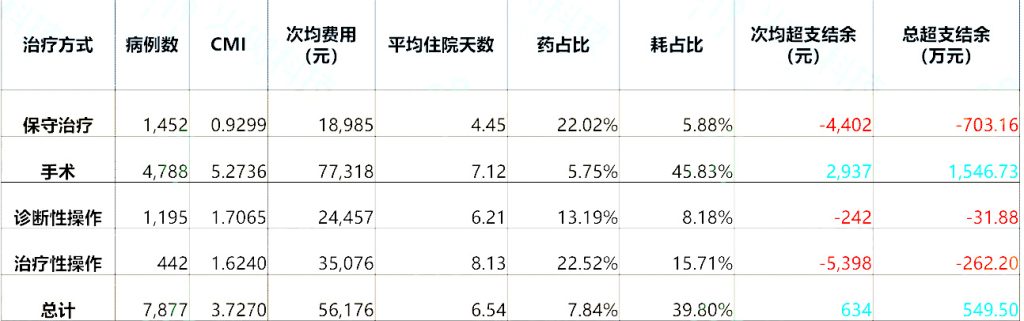
我们可以看到XX医院的支气管和肺癌由于治疗方式不同得到的结算状况也不一致,保守治疗(见表2)和手术治疗(见表3)在DIP支付下对医院产生的运营结果是不一样的。
表2:支气管和肺恶性肿瘤保守治疗的结算情况
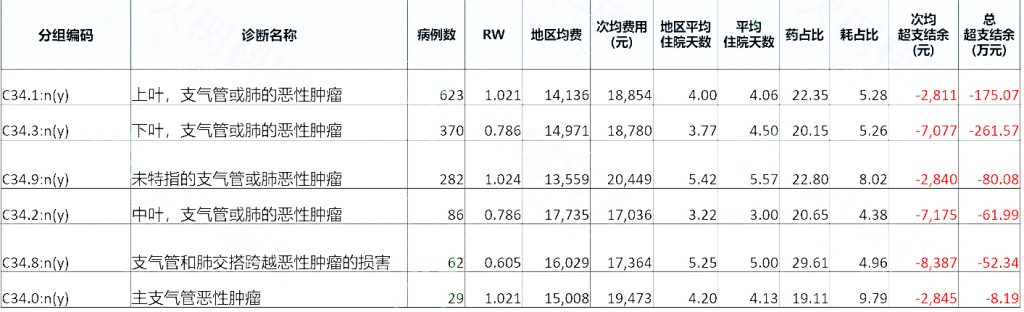
表3:支气管和肺恶性肿瘤手术治疗的结算情况
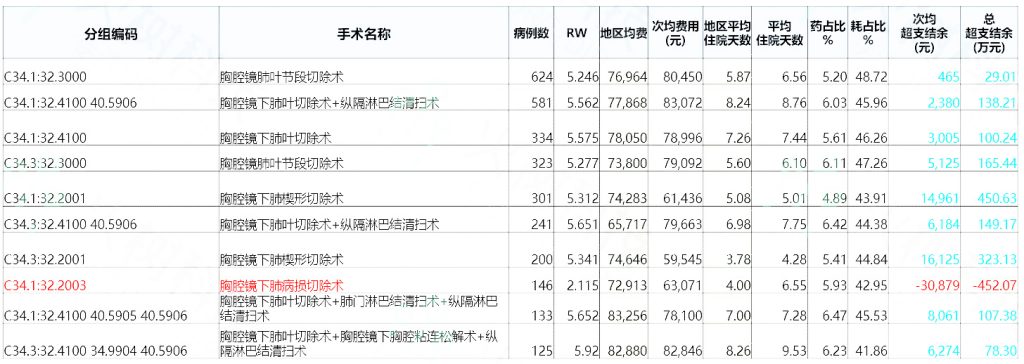
以上疾病在三甲医院由于治疗方式而产生的的结算情况和医院的功能定位是匹配的,处于医疗体系上端的三甲医院应当处理本区域甚至是跨区域的疑难危重症,而多发病和常见病以及一些重症的保守治疗应当在其他低级别的医院去完成,因此通过支付手段也能引导医院真正实现分级诊疗。
- 二级目录向一级目录聚合
根据二级目录疾病诊断与治疗方式的聚合形成基于诊断学对疾病分类进行解读,可以用来判断基金筹集区域医保基金的全面预算管理,也可应用于医院总体医疗费用在不同疾病间的分布,帮助医院找到严重超支的疾病类别,从而对医院的学科规划进行战略布局。
我们对广州地区的核心病种聚类到一级目录,其诊断类目共有919个,XX医院有其中693个疾病,但其中超过半数疾病呈超支状况,见下表4:
表4:一级目录按照总分值排序的疾病种类
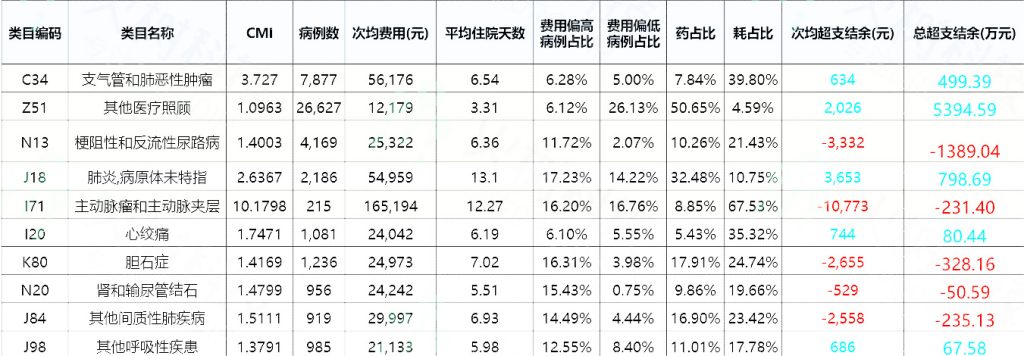
表5:梗阻性和反流性尿路病超支结余表(按总分值排序)

通过表四可以看到XX医院的疾病中有很多病种在当前支付政策中整体呈超支状态,作为医院管理者需要分析医院的疾病,找到其超支的主要原因再调整管理策略。通过表5可以看到医院超支最多的疾病“梗阻性和反流性尿路病”按照总分值(总权重)排序最多的病组中“肾积脓经皮肾造口术”是超支最多的病组,该病组的次均出院患者费用远超地区均费,且费用偏高病例占比高达21%,因此平均住院日也比地区天数长,导致每例患者超支金额高达1.1万余元,这个疾病就是医院当前需要进行详细数据挖掘并采取管理举措的重点病种。
- 一级目录向主索引聚合
基于解剖系统和病因学聚合,使用ICD的章码,类似于DRG中的MDC大类。通过对广州地区的病种进行聚合可以看到该地区的主索引是21个,下表6是XX医院主索引的基本情况:
表6:梗阻性和反流性尿路病超支结余表(按总分值排序)
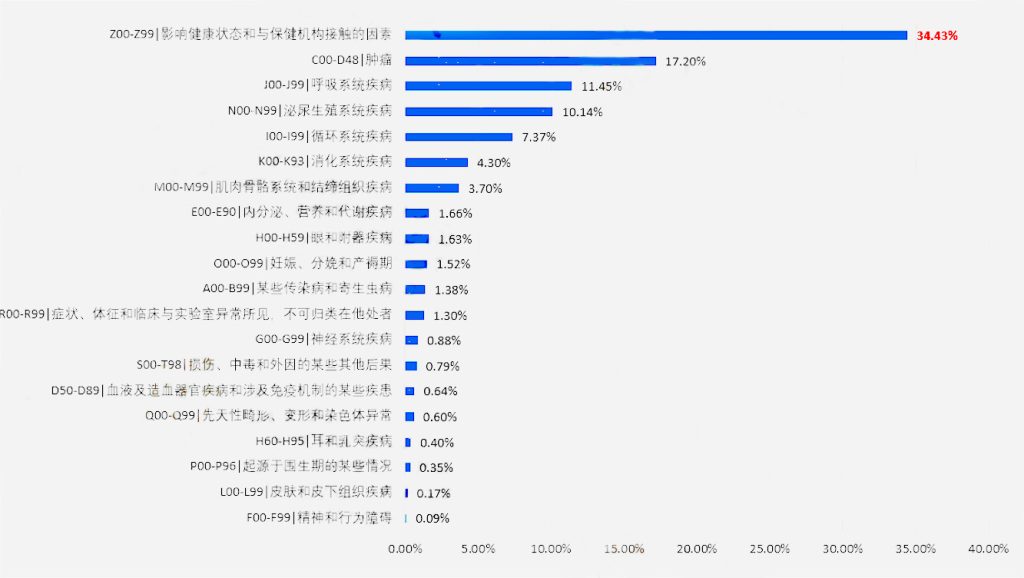
通过聚类可见该院主要收治的患者类型是“影响健康状态和与保荐机构接触的因素”、“肿瘤”和“泌尿生殖系统疾病”。第一大类比较抽象,通过下钻可见主要是患者的疾病情况已经得到解决,但仍存在影响健康的问题需要来院诊疗的情况,见下表7:
表7:影响健康状态和与保荐机构接触的因素的类目分布
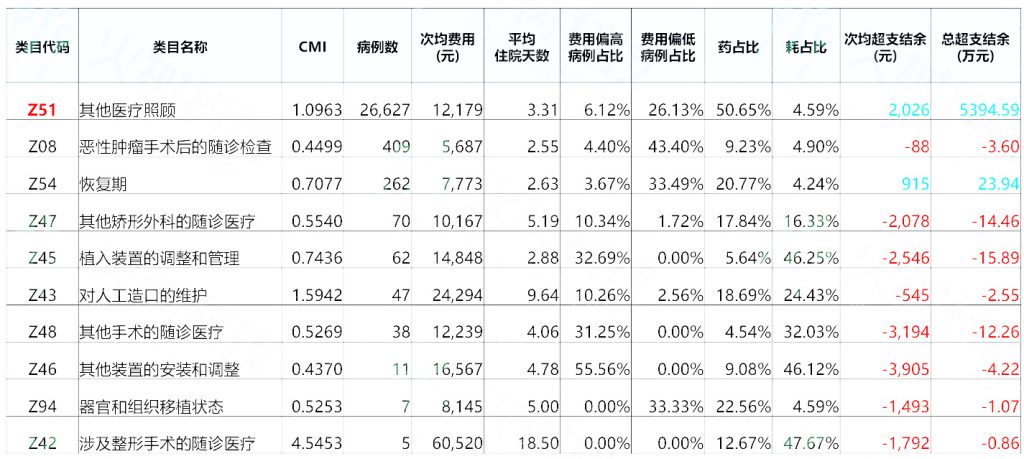
通过数据可见,这类患者大部分是低RW的病种,且有较多病种当前是超支状态,如“其他矫形外科的随诊医疗”和“其他装置的调整和管理”病组次均超支金额都超过2000元,RW较低,但是费用偏差情况比较严重,具体临床专科需要对相关病组进行诊疗规范的梳理确保费用合理,医院要站在学科发展的角度看判断哪些患者的复诊是可以下转到其他医院机构的,从而确保医院的总体学科建设水平。
- 总结
通过对以上病种聚合的原理、方法以及医院实践的聚合应用,我们可以判断随着支付改革的不断推进,DRG和DIP在支付结算中发挥的作用以及由于其自身短板带来的相关问题,最终可以通过相关迭代和升级来建立一套适合中国国情的支付结算办法。




